健康診断を受けて、医師から血糖値が高いと指摘を受けていませんか。
近年、糖尿病は世界的に急増している生活習慣病の1つで、日本でも成人の10人に1人が罹患するといわれています。
糖尿病の予防や治療は、運動療法と食事療法に分かれます。
今回は、血糖値のコントロール方法について食事療法に着目しました。
- 糖尿病の診断基準
- 糖尿病の合併症
- 肥満と糖尿病の関係
- 糖尿病予防に大切な摂取エネルギーと消費エネルギーの計算方法
- 食品を選ぶポイント
- 糖尿病予防に大切な栄養バランス、食事摂取の順番、食事の回数
この記事を読み、血糖値と食事の関係性への理解を深めましょう。
糖尿病は生活習慣の乱れが原因

インスリンは、食後に膵臓から分泌され、血中のブドウ糖を吸収します。
吸収されたブドウ糖は、運動時のエネルギーに使用されます。
インスリンが機能しない要因は、以下のとおりです。
- インスリンの生成が不足する(インスリン分泌低下)
- インスリンの効果が落ちる(インスリン抵抗性)
インスリンの機能低下には、運動不足や食生活の乱れなどの生活習慣が深く関わっています。
糖尿病の診断には3つの数値が用いられる
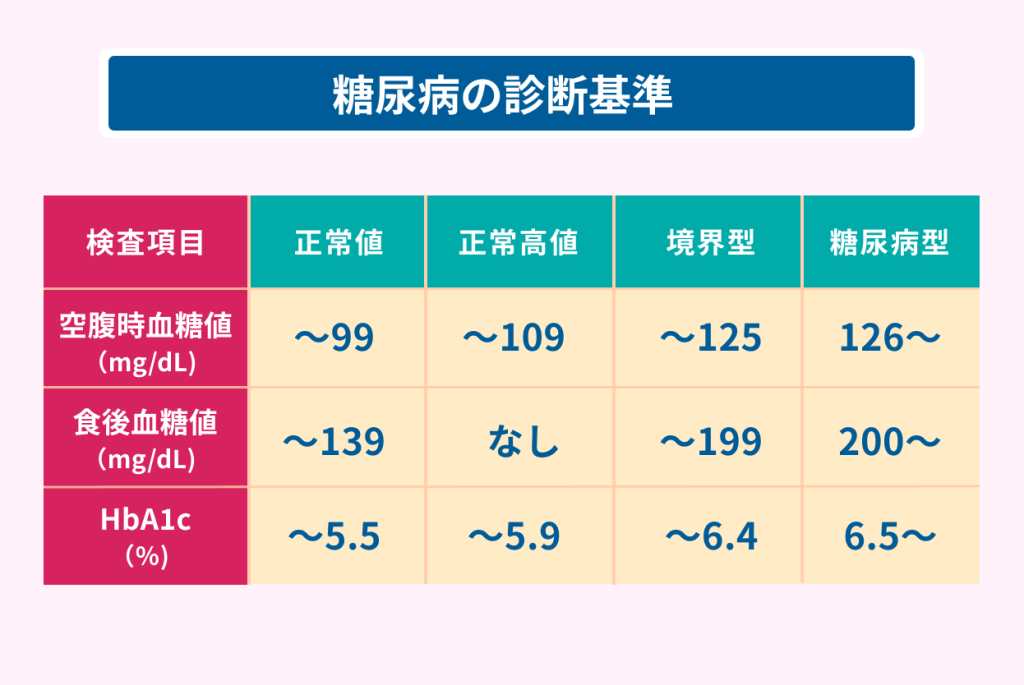
糖尿病の診断には、以下の指標が用いられます。
- 空腹時血糖値
- 食後血糖値
- HbA1c
これらの指標の糖尿病診断基準は、以下の通りです。
| 正常値 | 正常高値 | 境界型 | 糖尿病型 | |
|---|---|---|---|---|
| 空腹時血糖値 | ~99 | ~109 | ~125 | 126~ |
| 食後血糖値 | 〜139 | なし | 〜199 | 200〜 |
| HbA1c | ~5.5 | ~5.9 | ~6.4 | 6.5~ |
この表を参考に、健康診断の結果を確認しましょう。
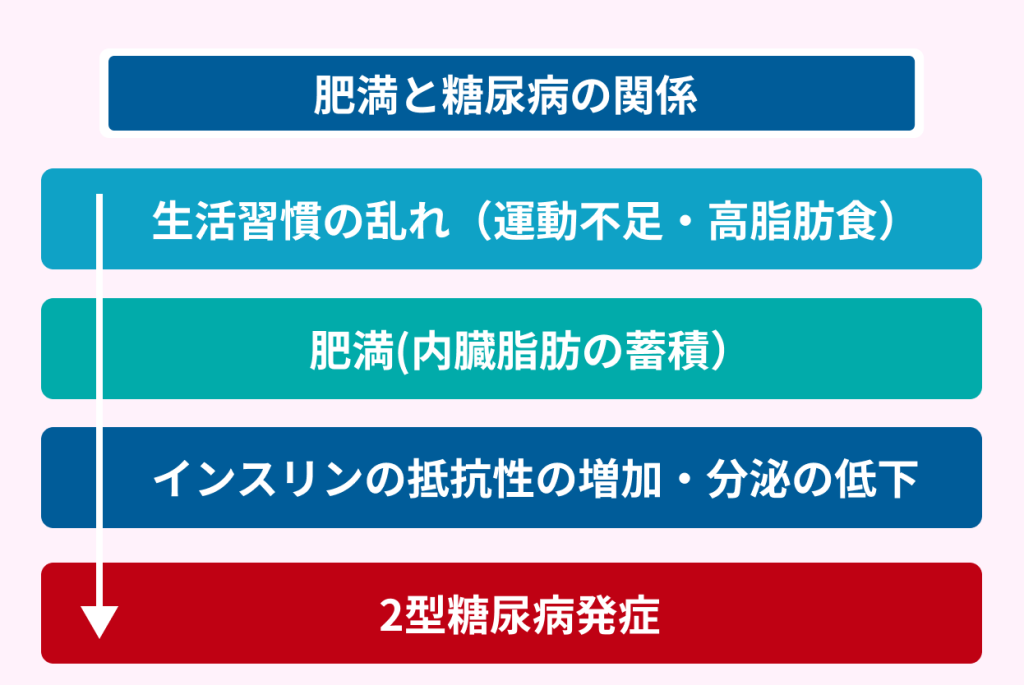
肥満は糖尿病の発症に深く関わっている
厚生労働省が行った国民健康調査によると、糖尿病が強く疑われる人の割合は男性19.7%、女性10.8%と男性の割合が多いと発表されています。
糖尿病が強く疑われる人のほとんどが、肥満を合併していると報告がありました。
肥満になると、内臓脂肪が蓄積してインスリンの効果が低下します。
さらに、インスリンを生成している膵臓へも影響を与え、インスリン分泌も低下させてしまうのです。
その結果、インスリン作用不足になり、2型糖尿病を発症するリスクが上がります。
糖尿病は様々な合併症のリスクがある

高血糖状態が長期間継続すると、血管が損傷し、重篤な合併症を引き起こす可能性があります。
糖尿病による合併症は、以下のとおりです。
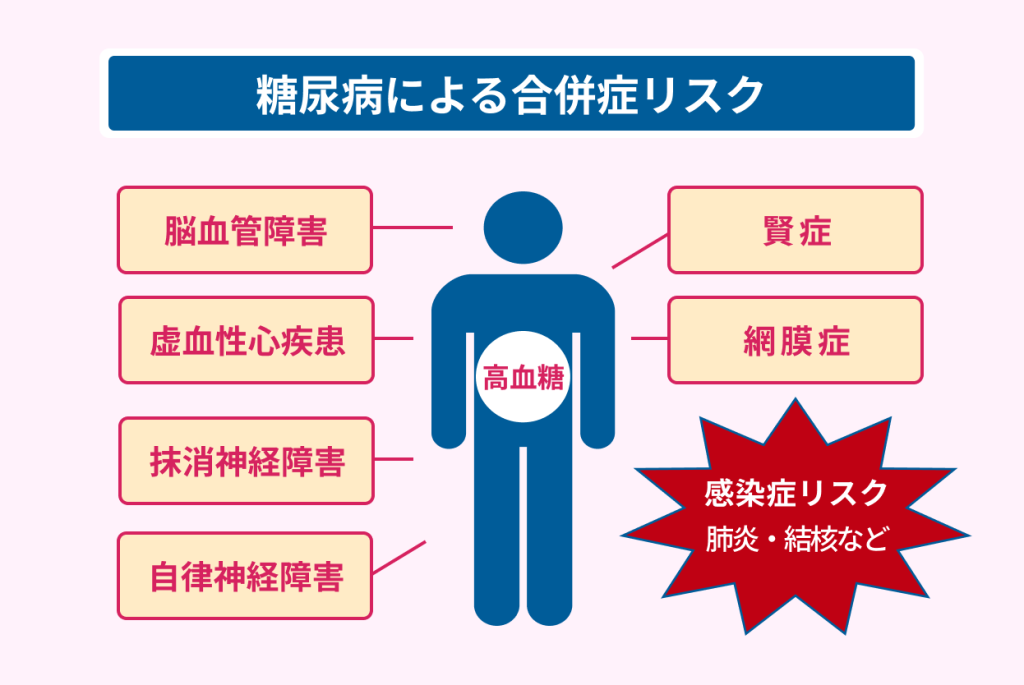
- 脳血管障害
- 虚血性心疾患
- 末梢神経障害
- 自律神経障害
- 腎症
- 網膜症
これらの合併症以外にも、高血糖は免疫機能の低下を引き起こし、感染症を罹患するリスクも上がります。
免疫機能低下によって罹患するリスクのある感染症は、以下のとおりです。
- インフルエンザ
- 肺炎
- 結核
- 膀胱炎
- 水虫
合併症や感染症を予防するために、血糖コントロールが重要になります。
肥満には摂取エネルギーと消費エネルギーのバランスが重要
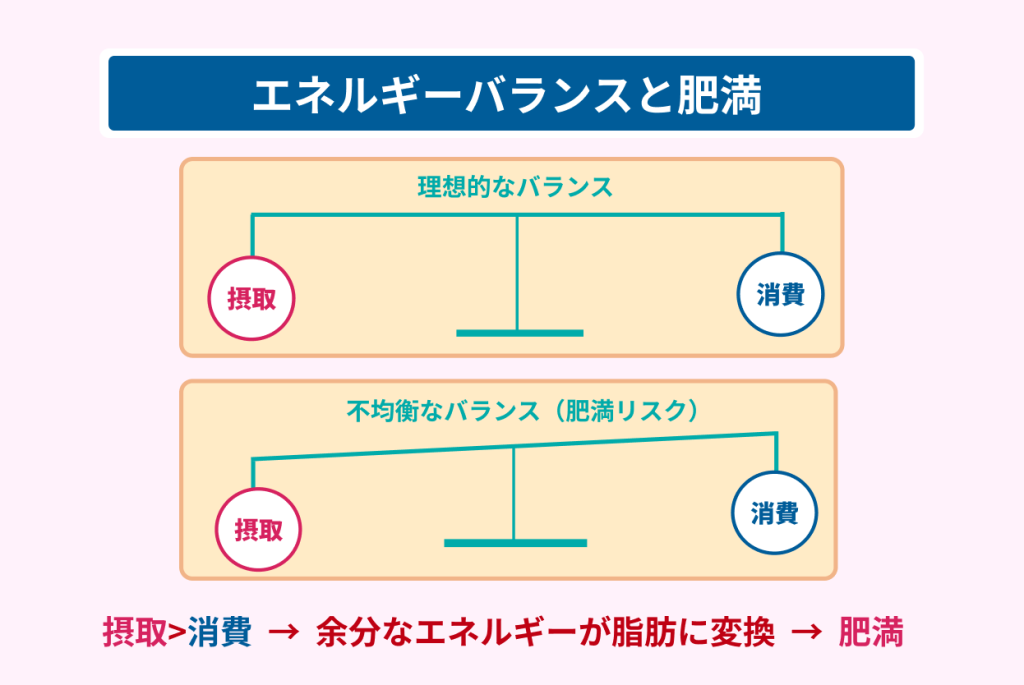
前述した通り、糖尿病には肥満が深く関わっています。
摂取エネルギー量に対し消費エネルギー量が少ないと、余分なエネルギーが脂肪に変換されます。
変換された脂肪は、皮下などに蓄積し、肥満へと繋がってしまうのです。
日本人の推定エネルギー必要量(kcal/日)を、以下の表に示します。
| 性別 | 男性 | 女性 | ||||
|---|---|---|---|---|---|---|
| 身体活動レベル | 低い | 普通 | 高い | 低い | 普通 | 高い |
| 18〜29歳 | 2300 | 2650 | 3050 | 1700 | 2000 | 2300 |
| 30〜49歳 | 2300 | 2700 | 3050 | 1750 | 2050 | 2350 |
| 50〜64歳 | 2200 | 2600 | 2950 | 1650 | 1950 | 2250 |
| 65〜74歳 | 2050 | 2400 | 2750 | 1550 | 1850 | 2100 |
| 75歳以上 | 1800 | 2100 | – | 1400 | 1650 | – |
引用元:推定エネルギー必要量
この表を元に、1日に必要な摂取エネルギー量の目安を決めます。
次に、消費エネルギーについて考えていきましょう。
消費エネルギーは、以下の要素で構成されています。
- 基礎代謝量(約60%)
- 食事誘発性熱生産(約10%)
- 身体活動量(約30%)
主に、安静な状態で活動している時の消費エネルギーを指します。
参照体重における基礎代謝量の目安を、以下の表に示します。
参照体重とは、日本人として平均的な体型を想定した時の体重のことです。
| 性別 | 男性 | 女性 | ||||
|---|---|---|---|---|---|---|
| 年齢 | 基礎代謝基準値 | 参照体重 | 基礎代謝量 | 基礎代謝基準値 | 参照体重 | 基礎代謝量 |
| 18〜29歳 | 23.7 | 64.5kg | 1530kcal/日 | 22.1 | 50.3kg | 1110kcal/日 |
| 30〜49歳 | 22.5 | 68.1kg | 1530kcal/日 | 21.9 | 53.0kg | 1160kcal/日 |
| 50〜64歳 | 21.8 | 68.0kg | 1480kcal/日 | 20.7 | 53.8kg | 1110kcal/日 |
| 65〜74歳 | 21.6 | 65.0kg | 1400kcal/日 | 20.7 | 52.1kg | 1080kcal/日 |
| 75歳以上 | 21.5 | 59.6kg | 1280kcal/日 | 20.7 | 48.8kg | 1010kcal/日 |
引用元:参照体重における基礎代謝量
基礎代謝量だけでは、摂取エネルギーよりも消費エネルギーが大きくなりません。
基礎代謝量に加えて、運動などの身体活動によるエネルギー消費が重要になります。
身体活動におけるエネルギー消費量は、以下の式で計算できます。
メッツとは、運動や身体活動の強度を示す単位のことです。
生活活動のメッツ表を、以下に示します。
| メッツ | 生活活動の例 |
|---|---|
| 3.0 | 普通歩行、電動アシスト付き自転車に乗る、子供の世話(立位) |
| 4.0 | 自転車に乗る(通勤)、階段を上る(ゆっくり) |
| 5.0 | かなり速歩(平地、やや速めに=93m/分) |
| 6.0 | スコップで雪かきをする |
| 7.8 | 農作業(干し草をまとめる、納屋の掃除) |
| 8.0 | 運搬(重い荷物) |
次に運動のメッツ表を、以下に示します。
| メッツ | 運動の例 |
|---|---|
| 3.0 | ボウリング、バレーボール、社交ダンス、ピラティス、太極拳 |
| 4.0 | 卓球、パワーヨガ、ラジオ体操第一 |
| 5.0 | かなり速歩(平地、やや速めに=93m/分)、野球、ソフトボール |
| 6.0 | ゆっくりとしたジョギング、ウェイトトレーニング(高強度) |
| 7.0 | ジョギング、サッカー、スキー、スケート、ハンドボール |
| 8.0 | サイクリング(約20km/時) |
| 9.0 | ランニング(139m/分) |
| 10.0 | 水泳(クロール、速い、69m/分) |
| 11.0 | ランニング(188m/分)、自転車エルゴメーター(161〜200ワット) |
参照元:生活活動・運動のメッツ表
メッツ表をもとに、自分の一日のエネルギー消費量を計算し、摂取エネルギー量と消費エネルギー量のバランスを確認しましょう。
他にも、摂取する栄養素や食事メニューのバランス、食べる順番など食生活の改善によって血糖コントロールの改善が可能です。
食事メニューを考える時は糖質が少ない食品を選ぶ

糖質を多く摂取すると、血糖値の上昇を引き起こし、糖尿病のリスクが高まります。
糖質が多い食品と少ない食品を、以下の表に示します。
| 糖質が多い | 糖質が少ない | |
|---|---|---|
| 穀類 | 白米、食パン、うどん | 大麦、玄米、全粒粉等の精製度の低い穀物、全粒粉を使ったパンやシリアルなどの加工食品 |
| いも類 | じゃがいも | さつまいも、さといも、やまいも |
| 肉類 | 赤身、脂身、皮、レバー、ベーコン、ウインナー | もも肉、ひれ肉、鶏肉の胸肉、ささみ |
| 魚類 | いくら、たらこ等の魚卵 | アジ、イワシ、サンマ等の青魚 |
| 乳製品 | バター、生クリーム | ヨーグルト、牛乳、チーズ |
| 果物 | 缶詰の果物やドライフルーツ等の糖度の高いもの | りんご、ぶどう、グレープフルーツ等の食物繊維が豊富なもの |
| 菓子類 | ジュース、アイスクリーム | 低GI、低糖質に加工されたスイーツ |
| 酒 | 醸造酒(日本酒、ビール) | 蒸留酒(焼酎、ウォッカ、ブランデー、ウイスキー)、赤ワイン |
| 調味料 | みりん、中濃ソース、カレールウ | しょうゆ、マヨネーズ、酢、カレー粉 |
引用元:糖質が多い食品・少ない食品の例
この表を参考に、普段の食事メニューを見直して糖質が少ない食品を選んでみてください。
栄養バランスを意識して食事を摂取する
糖尿病患者は、栄養バランスが崩れている人が多いと報告されています。
糖尿病情報センターが推奨している食事時の栄養バランスは、以下のとおりです。
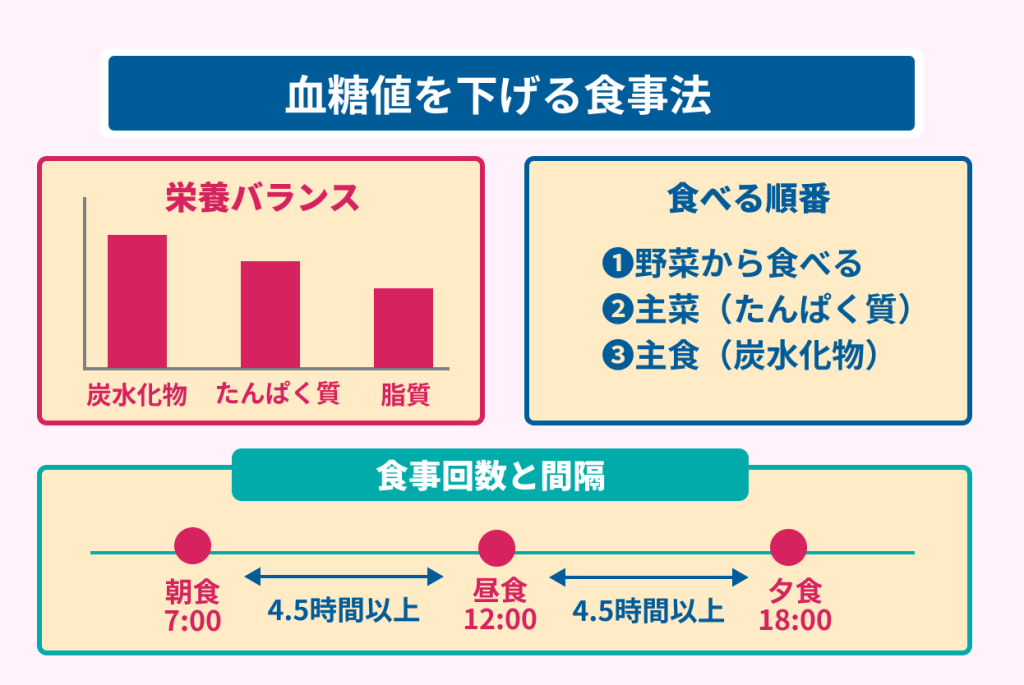
- 炭水化物:摂取エネルギーの40〜60%
- たんぱく質:摂取エネルギーの20%まで
- 脂質:摂取エネルギーの20〜30%
引用元:糖尿病の食事のはなし
前述した推定エネルギー必要量から、それぞれの摂取エネルギーを計算し、摂取する食材を選択しましょう。
食材選択時には、「糖尿病食事療法のための食品交換表」を用いるとバランスを意識できるため、参考にしてください。
野菜から食べ始めると血糖値上昇が防げる

大阪府立大学が行った食事の順番に関する研究結果は、以下のとおりです。
- 野菜、主菜(たんぱく質)、主食(炭水化物)の順に摂取した場合と主食(炭水化物)、主菜(たんぱく質)、野菜の順に摂取した場合の血糖値の変動を比較すると、野菜から摂取した時のほうが、血糖値の変動を抑えられる。
- 野菜から摂取した時の血糖変動は、主食から摂取した時と比較して30%以上減少した。
大阪府立大学の今井教授による、食事の順番に関する見解は、以下のとおりです。
- 炭水化物を摂取する前に野菜やタンパク質、脂質を摂取すると、GLP-1の分泌が増加する。
- GLP-1の分泌は、インスリン作用の増強および胃内容物の排出遅延、腸管の蠕動抑制作用により、食後血糖上昇を抑制する。
食事は、主食よりも先に野菜を食べるように心がけましょう。
食事は3食摂取すると血糖値が安定する
糖尿病患者は、食事回数や食事間隔が不安定な人が多いです。
朝食を抜くと、昼食と夕食時のインスリン分泌が減少し、血糖コントロールが不安定となるのです。
さらに、食事間隔が開くと血糖値の急激な上昇による、血糖スパイクの危険性も高まります。
血糖スパイクの症状は、以下のとおりです。
- 眠気
- 頭痛
- だるさ
他にも、3食摂取している人でも、食事間隔が4.5時間以内に連続して摂取していると死亡リスクが高くなると報告されています。
食事間隔を調整しながら、可能な限り1日3食摂取を目標に生活していきましょう。
食生活を意識して糖尿病を予防しよう
糖尿病は、運動不足や過食などの食生活の乱れによる肥満が原因で、インスリンが十分に機能しないために発症します。
エネルギー消費量は、自分の身長から計算される基礎代謝量と身体活動におけるエネルギー消費量の計算をしなければなりません。
摂取エネルギーが消費エネルギーよりも多くならないように、食事メニューと日々の活動量の調節が必要です。
他にも、食品の選び方や栄養素のバランス、摂取する順番なども重要となります。
血糖コントロールに有効な食事療法は、以下のとおりです。
- 糖質が少ない食品を選ぶ。
- 食事バランスは、炭水化物40〜60%、たんぱく質20%、脂質20〜30%を意識する。
- 食事は、野菜から順番に摂取する。
- 食事の回数は1日3回とし、1食の間隔を4.5時間以上あける。
このように、食事を意識して生活を送り、糖尿病を予防していきましょう。










