ケトン体が血液中に増加して起こる糖尿病の合併症を、糖尿病ケトアシドーシスといいます。
糖尿病ケトアシドーシスは、糖尿病の急性合併症の一つです。
ケトン体は糖分の不足などの理由によってエネルギー源として利用ができない場合に、脂肪が分解されてエネルギー源となる際に生成されます。
糖尿病ケトアシドーシスは、多くの場合で1型糖尿病で発症する合併症です。
しかし、糖分の多く含まれたジュースの大量摂取などが原因となって、2型糖尿病の人でも発症します。
本記事では、糖尿病ケトアシドーシスの原因や症状について解説します。
- ケトン体とは
- 糖尿病ケトアシドーシスの原因と症状
- 糖尿病ケトアシドーシスの予防方法
ケトン体が生成される仕組みや糖尿病ケトアシドーシスを予防する方法についても詳しく解説しているため、ぜひ参考にしてください。
ケトン体は脂肪がエネルギーになる過程で発生する物質

ケトン体は体内でブドウ糖が不足した際に、代わりに脂肪がエネルギーとなる過程で発生する物質です。
人の体はブドウ糖が減少すると、まず肝臓に貯蔵したグリコーゲンをエネルギー源として利用します。
さらに肝臓のグリコーゲンが枯渇した場合、次に筋肉内のグリコーゲンや中性脂肪内の脂肪酸がエネルギー源となります。
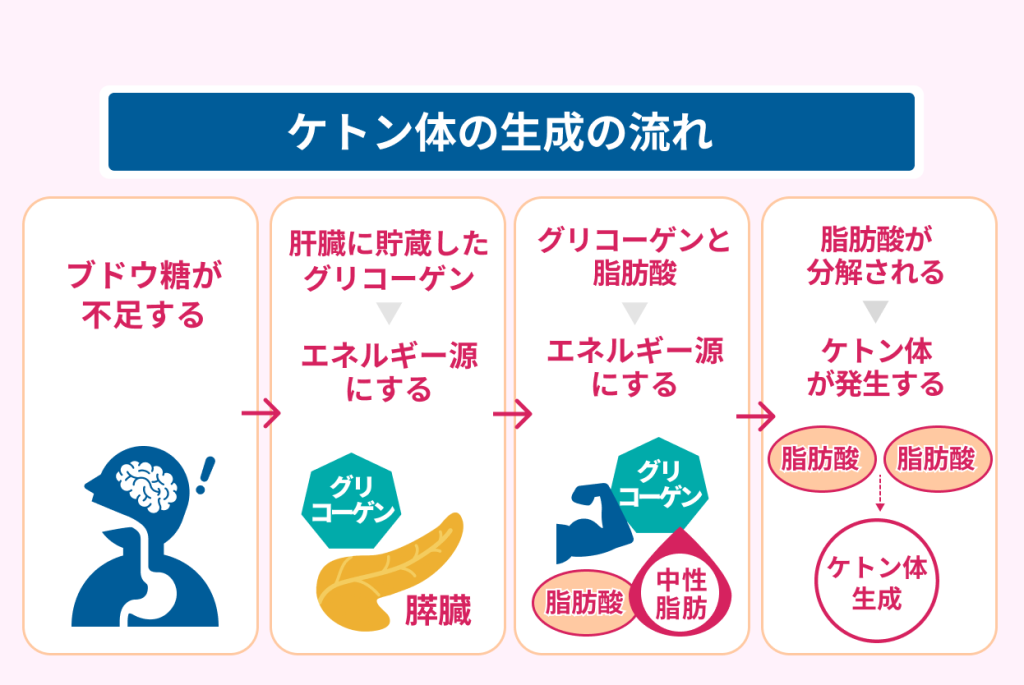
ケトン体は肝臓でつくられ血液中に流れ込み、体を動かすエネルギーになります。
体内のブドウ糖が枯渇した際に、ブドウ糖の代わりとして身体機能を維持する役割をもつ物質です。
以下では、体内でエネルギー源となる糖質とインスリンの働きやケトン体の生成について解説します。
人の体は糖質を優先的に利用してエネルギー源とする
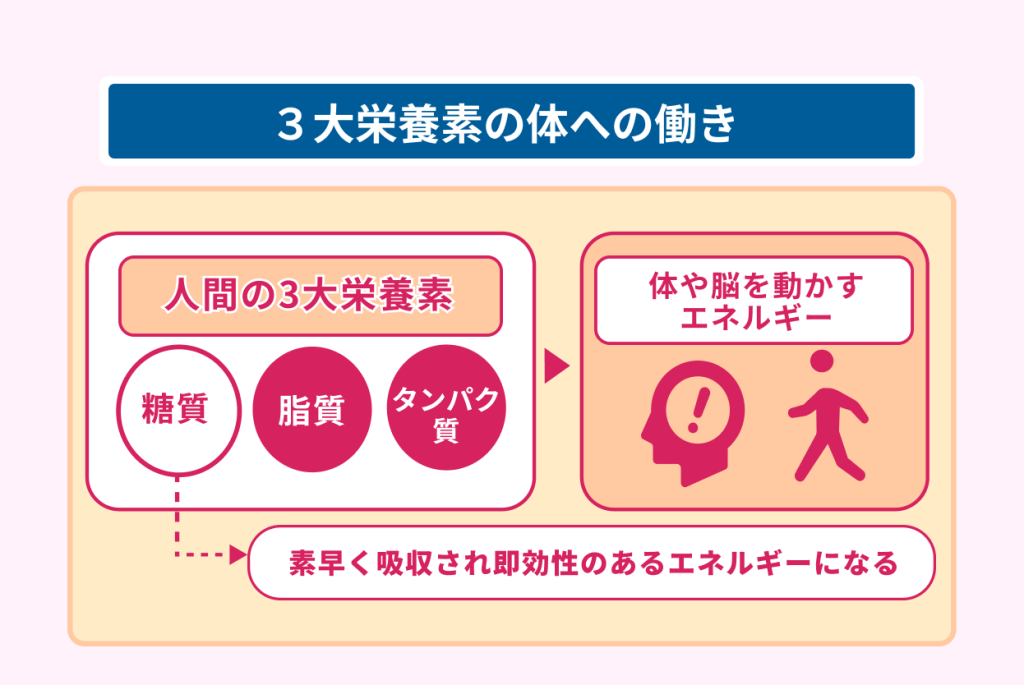
人の体は3大栄養素である糖質と脂質、タンパク質を利用し、体や脳を動かすエネルギー源としています。
なかでも糖質は脂質やタンパク質よりも素早く吸収されるため、優先的に利用される即効性のあるエネルギー源です。
食事によって炭水化物などの糖質が体内に入ると、消化吸収されてブドウ糖に変化します。
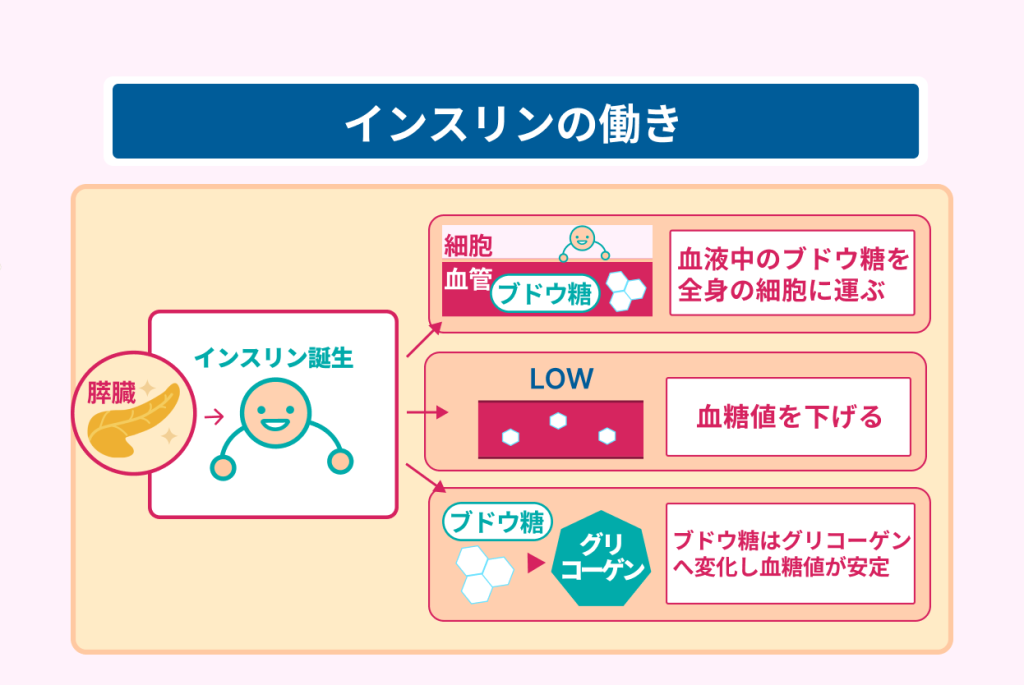
血糖値とは血液中のブドウ糖の濃度のことで、血糖値を下げるホルモンは人の体ではインスリンのみです。
体内でブドウ糖が過剰になった場合は、インスリンの働きによってブドウ糖はグリコーゲンへ変化します。
グリコーゲンは肝臓や筋肉で貯蔵されたり、中性脂肪として蓄えられたりして血糖値を安定させます。
ケトン体は脂肪が分解されてエネルギー源となる際に生成される物質
ケトン体は、体内で糖分をエネルギー源として利用できない場合に、筋肉や中性脂肪に含まれる脂肪酸を肝臓で分解した際に生成される物質です。
肝臓で生成されたケトン体は血液中に入って全身を巡り、ブドウ糖の代わりにエネルギーとして利用されます。
ケトン体は糖質が不足した場合にのみ生成され、炭水化物が中心の通常の食生活ではほとんど生成されません。
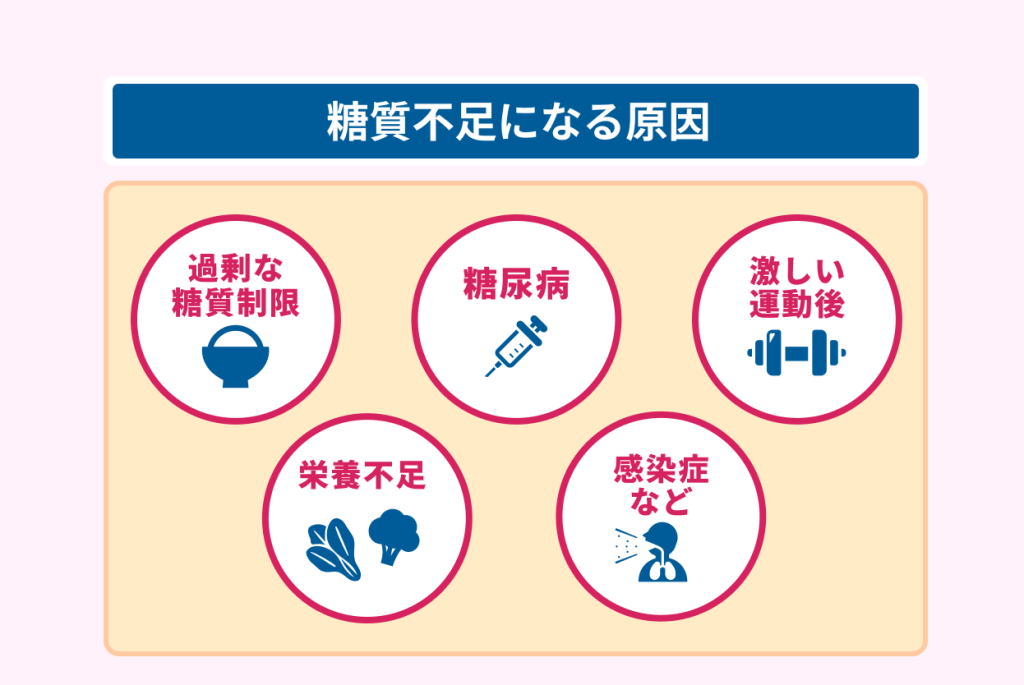
糖質の不足は、以下の場合に起こります。
- 過剰な糖質制限
- 栄養不足
- 糖尿病
- 感染症などによる高熱や下痢、嘔吐
- 激しい運動をした後
ケトン体は糖分がなくても生成が可能なエネルギー源として、身体機能を維持するために重要な役割を持っています。
糖尿病ケトアシドーシスは急激な症状を発症し早急に治療を必要とする

糖尿病で起こるさまざまな合併症のうち、急激に症状が現れ早急な治療を必要とする合併症を急性合併症と呼びます。
糖尿病を代表する急性合併症の一つである糖尿病ケトアシドーシスは、血液中のケトン体の増加によって起こります。
以下では糖尿病ケトアシドーシスの原因や症状、治療方法について解説します。
糖尿病ケトアシドーシスの原因
糖尿病は、膵臓から分泌されるインスリンの不足や機能の低下によって血糖値を下げられなくなる病気です。
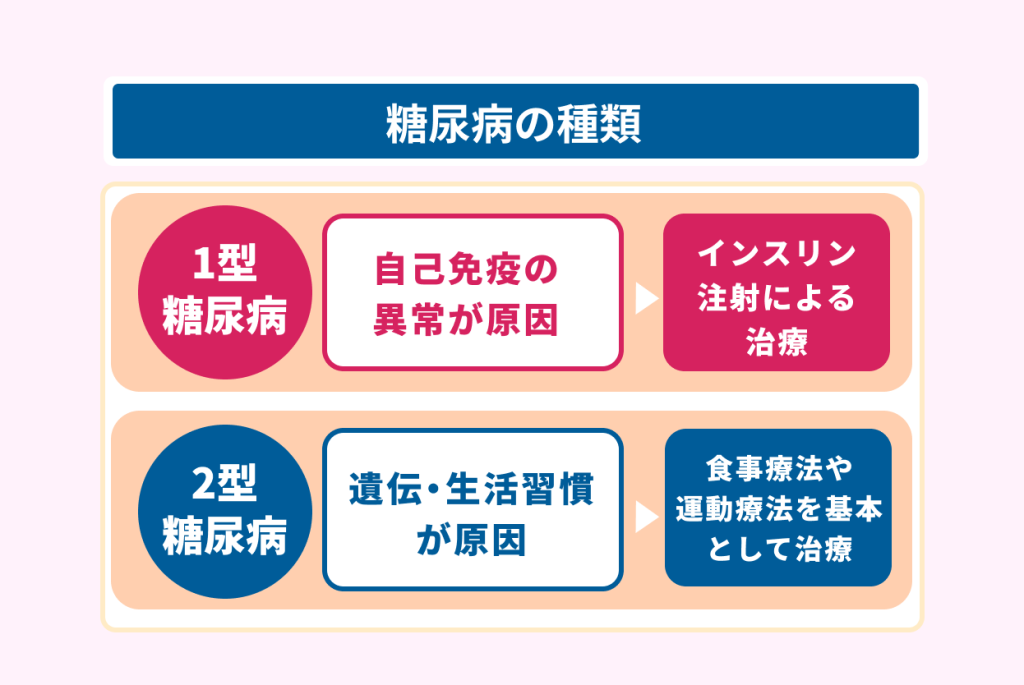
糖尿病には、主に以下の2つがあります。
| 1型糖尿病 | 主に自己免疫の異常が原因となってインスリンの分泌が不足するため、血糖値を下げられなくなる病気。 ほとんどの場合でインスリン注射による治療が必要。 |
|---|---|
| 2型糖尿病 | 遺伝や生活習慣が原因となってインスリンの分泌や効き目の低下が起こり、血糖値が高くなる病気。 食事療法や運動療法を基本として治療をする。 |
糖尿病の人はインスリンの分泌不足や機能の低下によって、ブドウ糖をエネルギー源として十分に利用できません。
そのため、インスリンの補充や食事や運動療法などの治療によって血糖値のコントロールが必要です。
本来、血液は弱アルカリ性ですがケトン体は酸性であるため、ケトン体が増加すると血液が酸性に傾き体に不具合が生じます。
ケトン体が血液中に多くなっている状態をケトーシス、血液が酸性になっている状態をアシドーシスといい、ケトーシスが原因で起こるアシドーシスが、ケトアシドーシスです。

糖尿病とインスリンの関係について詳しく知りたい方は、こちらの記事もご確認ください。
糖尿病を悪化させないためのインスリン療法とは
糖尿病ケトアシドーシスの症状
糖尿病ケトアシドーシスは極度の高血糖と同時に、ケトン体の増加によって血液が酸性に傾いている状態です。
治療が遅れると、高度の脱水状態が起こり昏睡に陥る場合もあります。
糖尿病ケトアシドーシスの初期症状は、糖尿病の典型的な症状と呼ばれる以下の症状が急激に起こります。
- 喉の渇き
- 尿が大量に出る
- 体重の減少
- 全身の倦怠感
さらに悪化すると、以下の症状が起こります。
- 息からフルーツのような甘い匂いがする
- 呼吸が苦しい
- 呼吸が速くなる
- 吐き気や嘔吐
- 腹痛
- 意識障害
息から甘酸っぱいフルーツのような匂いがするのは、ケトアシドーシスの特徴です。
この匂いはアセトン臭と呼ばれ、アセトンはケトン体の一種で揮発性があり息に混ざって体外へ排出されます。
糖尿病ケトアシドーシスは早期発見が重要であるため症状の特徴を覚えておき、体調の異変にいち早く気付けるようにしましょう。
糖尿病ケトアシドーシスの治療方法
糖尿病ケトアシドーシスは急速に症状が進行し、悪化すると昏睡状態に陥る場合もあるため早急な治療を必要とします。
多くの場合は入院による治療を行い、血糖値を安定させ脱水症状の改善を行います。
主な治療方法は、以下の通りです。
- 点滴による輸液で高度の脱水症状を改善させる
- 排尿によって失った電解質の補充
- インスリン注射によって血糖値を下げる
糖尿病ケトアシドーシスは正しい治療と自己管理の徹底で予防する


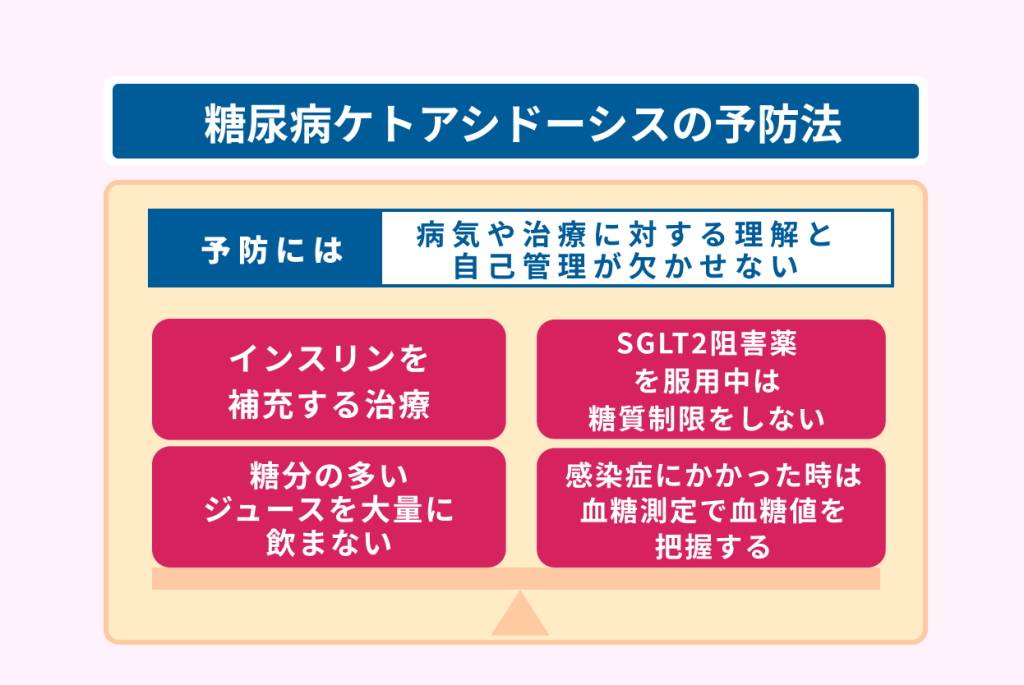
糖尿病ケトアシドーシスの予防には、病気や治療に対する理解と自己管理が欠かせません。
糖尿病はインスリンの補充や食事、運動療法を基本として病気の進行を遅らせ、合併症の発症を予防するための治療を行います。

糖尿病ケトアシドーシスは急激に症状が起こり、重症化すると意識障害や昏睡状態を起こす重篤な合併症です。
生命にも関わる合併症であるため、日々の血糖コントロールを正しく行うと同時に病気についての理解も深めましょう。
以下では、糖尿病ケトアシドーシスの予防方法について解説します。
インスリンの打ち忘れや自己中断をしない
体内でほとんどインスリンを作り出せない1型糖尿病では、多くの場合インスリン注射によって体の外からインスリンを補充する治療を行います。
インスリン注射の打ち忘れや自己中断によってインスリンが不足すると、血液中のブドウ糖をエネルギー源として利用できません。
そのため、体は脂肪を分解してエネルギーを作り出しケトン体が生成されます。
糖尿病ケトアシドーシスは、1型糖尿病に多くみられる急性合併症です。
インスリン注射による治療を行なっている場合は自己管理を徹底し、忘れずにインスリンの補充を行いましょう。
糖分の多いジュースを大量に飲まない
糖尿病ケトアシドーシスは、糖分の過剰摂取が原因となり2型糖尿病でも発症します。
糖分の多いジュースやスポーツドリンクなどを大量に摂取すると、血糖値が一気に上昇するためインスリンの分泌が追いつきません。
この状態は、清涼飲料水ケトーシスやペットボトル症候群とも呼ばれます。
暑い日など喉が乾いた場合は糖分を含まないお茶や水を飲むようにして、甘いジュースの一気飲みは控えましょう。
感染症にかかった時は血糖測定で血糖値を把握する
糖尿病の人が風邪などの感染症にかかると、多くのエネルギーを必要とするため普段と同じ量のインスリン補充では血糖値を十分に下げられなくなる場合があります。
感染症にかかった際の予防には、血糖測定による血糖値の把握が重要です。
血糖値の急激な上昇がみられたり体調が悪くなったりした場合は、自己判断せずに電話などでかかりつけ医に相談しましょう。
風邪や肺炎などの感染症のほか、怪我などの外傷も糖尿病ケトアシドーシスの発症リスクを高める原因です。
感染症は食事ができなくなるなどの理由によって、高血糖だけではなく低血糖を起こす場合もあります。
SGLT2阻害薬を服用中は糖質制限をしない
SGLT2阻害薬は1型、2型糖尿病の両方の治療で使用される薬です。
血液中のブドウ糖を尿と一緒に排出させ、血糖値を下げる作用があります。
SGLT2阻害薬を服用中に起こる糖尿病ケトアシドーシスでは、尿中に糖の排出が行われるため血糖値が上がりません。
そのため、血糖測定では通常の血糖値になり、発見が遅れると重症化のリスクが高まります。
自己判断による糖質制限は合併症の原因となる可能性があるため、食事療法は医師や栄養士の指導のもとで行う必要があります。
糖尿病治療においては病気や服用する薬に対して理解を深め、正しく使用できるようにしましょう。



・食後や空腹時の血糖値を抑制する
・インスリンの効き目を高め分泌を促す
など、糖尿病予防におけるポリフェノールの研究が進んでいます。
ぜひ、こちらの記事も確認してみてください。
薬科大学・国立大学が注目するポリフェノール研究
糖尿病ケトアシドーシスはケトン体の増加によって起こる重篤な合併症
ケトン体はブドウ糖の代わりに脂肪が分解されてエネルギー源となる際に生成される物質で、身体機能を維持するために重要な役割を持っています。
糖尿病ケトアシドーシスはケトン体の増加によって、本来は弱アルカリ性に保たれている血液が酸性に傾くために起こる急性合併症です。
糖尿病ではインスリンの分泌不足や効き目の低下により、ブドウ糖をエネルギー源として十分に利用できません。
酸性のケトン体が弱アルカリ性の血液のpHバランスを崩すため体に不具合が生じ、糖尿病ケトアシドーシスを発症します。
糖尿病ケトアシドーシスは糖尿病の代表的な症状である喉の渇きや多尿が急激に起こり、悪化すると意識障害や昏睡状態を起こす場合があるため、早期の発見と治療が重要です。
病気に対する理解と正しい治療の継続で、糖尿病ケトアシドーシスを予防しましょう。