厚生労働省は平成29年国民健康栄養調査で、糖尿病有病者と糖尿病予備群は、いずれも約1,000万人と推計されると報告しています。
現在、糖尿病人口数は世界第9位であり、日本は糖尿病大国といえるでしょう。
さらに、糖尿病などが原因で足の皮膚トラブルが重症化し、下肢切断に至るケースが日本では年間1万人以上との報告もあります。
下肢切断は日常生活動作に様々な制限をもたらし、生活の質を著しく低下させるものであり、回避しなくてはいけません。
この記事では、糖尿病患者に皮膚トラブルが発生しやすい原因や、下肢切断を回避するためのフットケアについて解説しています。
- 糖尿病と皮膚トラブルの関係
- 糖尿病患者の主な皮膚疾患
- フットケアの重要性
- フットケアの方法
ぜひ、参考にしてください。
糖尿病患者が皮膚トラブルを起こしやすい原因
糖尿病患者が皮膚トラブルを起こしやすい主な原因は、以下のとおりです。
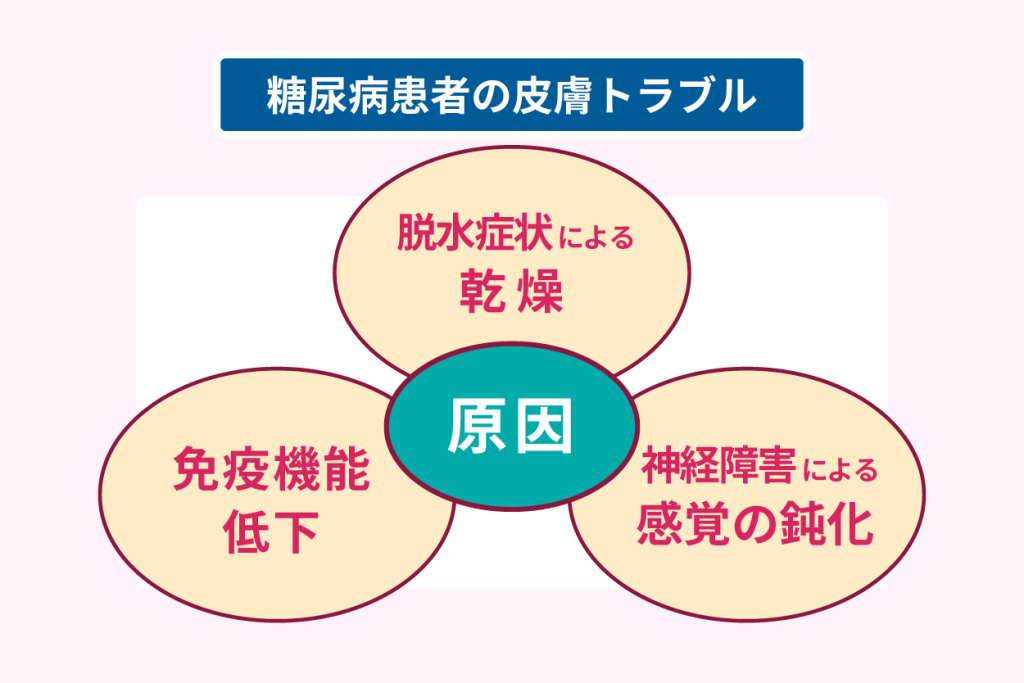
- 多尿から脱水傾向となり皮膚が乾燥し、かゆみが生じやすい
- 免疫機構が低下し、感染症を起こしやすい
- 糖尿病性神経障害から小さな傷に気づかず、悪化しやすい
なぜ乾燥するのか
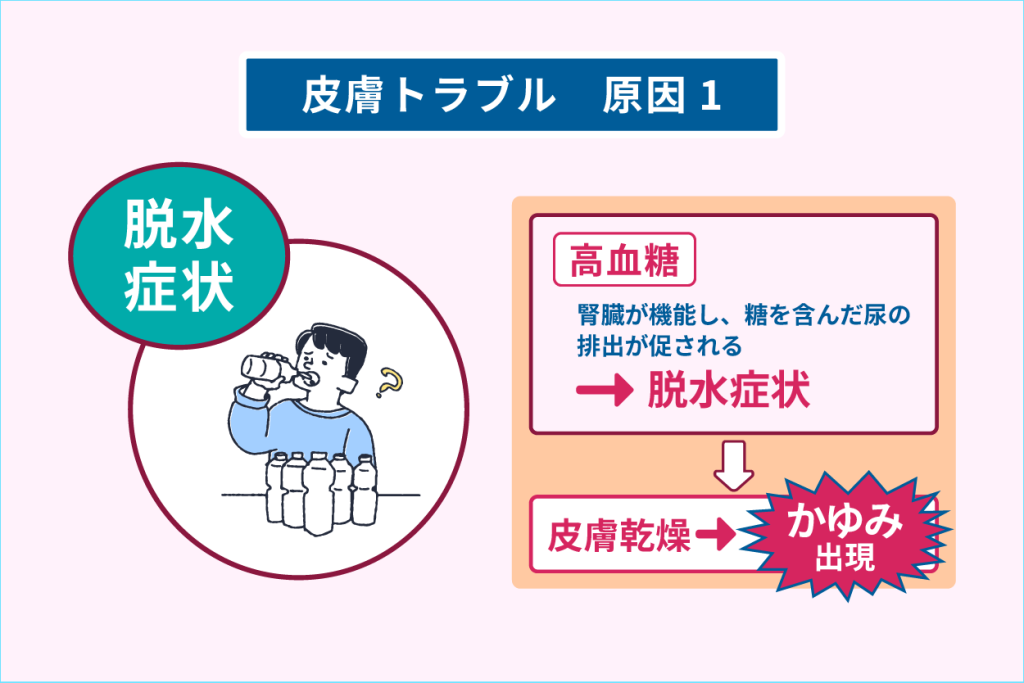
糖尿病患者が乾燥しやすい理由は、全身の血糖が高くなると多尿になり、脱水傾向となるためです。
糖尿病になると、血液中のブドウ糖濃度を下げようとして身体が水を欲し、口渇が出現します。
その結果、たくさんの水分を摂取し、多尿となります。
通常、成人で1日の尿量は1,000〜1,500mlです。
そのため、体内の水分が不足し、皮膚が乾燥しやすいのです。
なぜ感染症が起きやすいのか
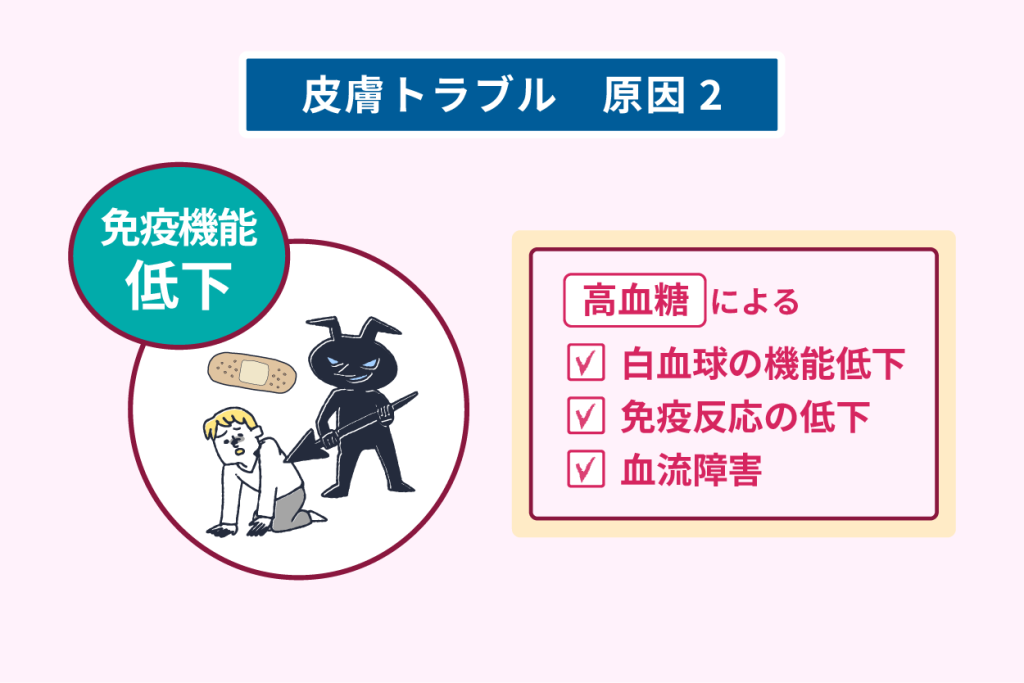
糖尿病患者に感染症が起きやすい原因を、以下にまとめました。
- 白血球の機能低下:白血球の一種である好中球は、体内に入り込んだウイルスや細菌を食べる働きがあるが、血糖値が250mg/dl以上になると好中球の働きが鈍くなる
- 免疫反応の低下:一度感染した病原体に抗体が作られ、次に体内に侵入しても感染しづらくなる免疫反応が高血糖時は弱くなる
- 血流の悪化:高血糖時は毛細血管の血流が悪化し、身体中に十分な酸素や栄養を届けられず、好中球が感染部位に到達しにくくなる
こうした理由から、糖尿病患者は細菌感染を主体とした皮膚感染症を発症しやすいのです。
糖尿病性神経障害とは
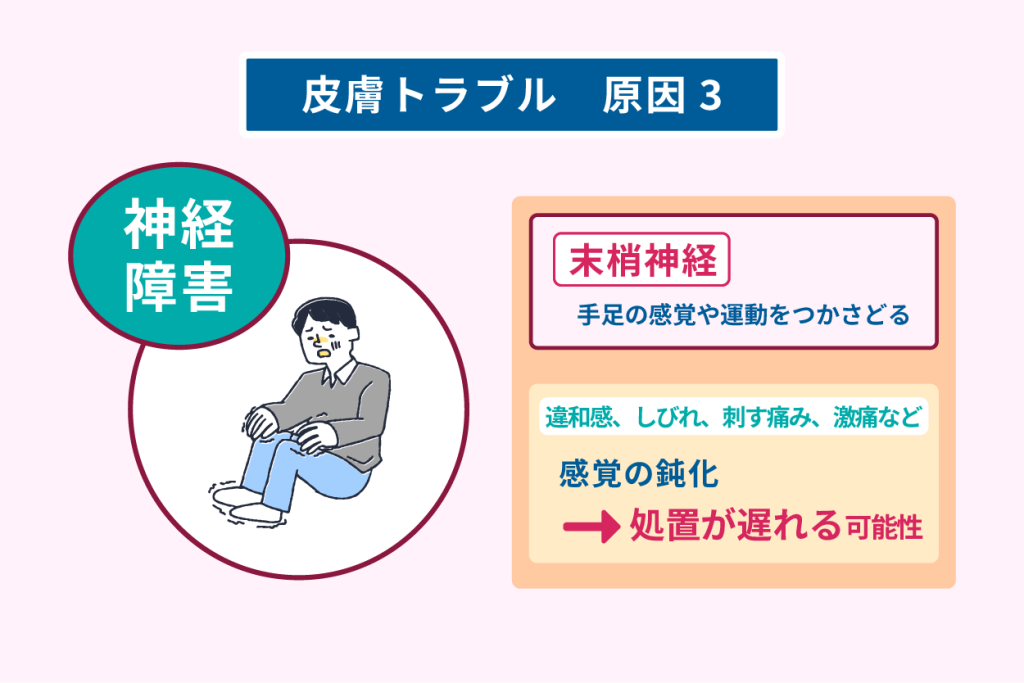
糖尿病性神経障害とは、網膜症や腎症とともに糖尿病の三大合併症と呼ばれています。
神経には、脳や脊髄といった中枢神経と、そこから手足や皮膚に広がる末梢神経があります。
糖尿病性神経障害で障害を受けるのは、主に末梢神経です。
末梢神経には体を動かす運動神経、痛みなどを感じる感覚神経、体の調節を行っている自律神経の3種類があります。
症状は何かが足の裏に貼りついているような違和感や痺れ、チクチクした細かく刺すような痛みなど、人によってさまざまです。
こうした理由から、末梢神経障害があると足にできた小さな傷や感染などの悪化に気づくのが遅れ、重篤な状態まで進行しやすくなります。

糖尿病で恐ろしいのは合併症です。
合併症を発症してしまう前に、日ごろから血糖値ケアを意識してください。
近年の研究では、ポリフェノールの一種に「空腹時血糖値」「食後血糖値」を抑える効果が知られています。
普段の食事に上手に取り入れるなど対策をしていきましょう。
空腹時と食後の血糖値をまとめて下げるポリフェノール
糖尿病に伴う代表的皮膚疾患

糖尿病に伴う皮膚疾患の中で、代表的な足病変は以下のとおりです。
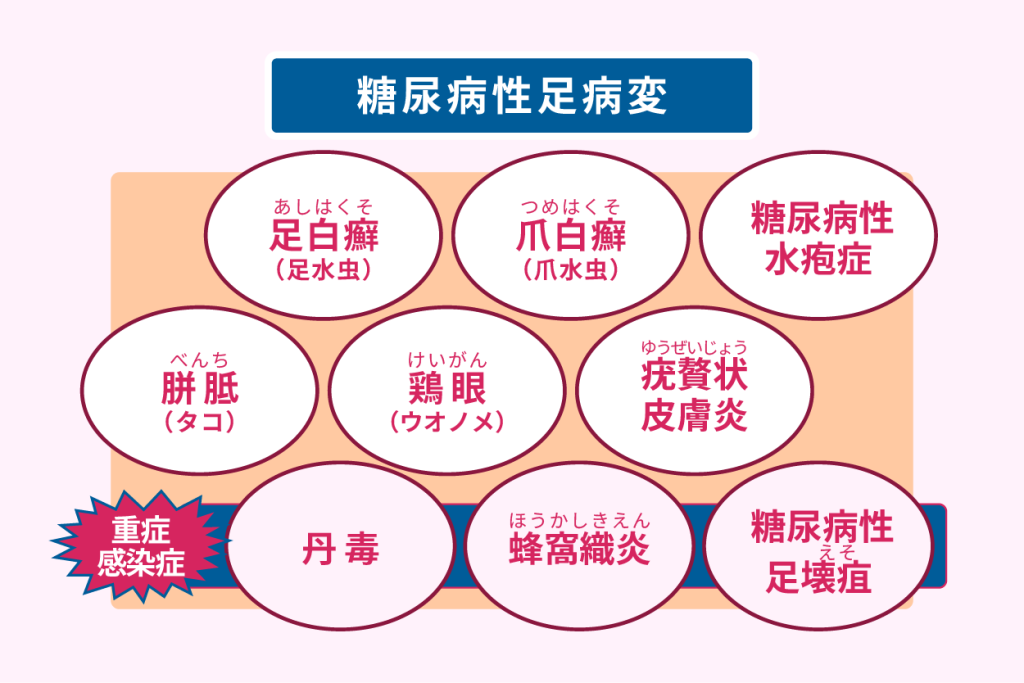

- 丹毒、蜂窩織炎
- 糖尿病神経障害に伴う疣贅状皮膚炎
- 糖尿病性水疱症
- 足白癬、爪白癬
- 胼胝、鶏眼
- 糖尿病性足壊疽
丹毒(たんどく)・蜂窩織炎(ほうかしきえん)
丹毒、蜂窩織炎とは、細菌が皮膚に侵入して生じる感染性の皮膚疾患です。
丹毒と蜂窩織炎の違いを、以下にまとめました。
- 丹毒:主に真皮に感染が生じる
- 蜂窩織炎:主に皮下組織に感染が生じる
厳密には、両者を区別しにくいときもあります。
丹毒
丹毒はおもに顔に生じ、形のはっきりした赤い発疹が広がるのが特徴です。
触れると痛みがあり、熱感を伴います。
発熱、全身のだるさを生じ、腎炎に場合至る可能性もあります。
原因は溶連菌の感染によるものが多く、治療は抗生物質の投与です。
蜂窩織炎
蜂窩織炎は左右一方の下腿に生じやすく、ときに上肢や顔にもみられます。
患部は腫脹し、熱感や痛みがあります。
丹毒に比べてやや範囲が広く、周辺の健常部との境界がはっきりしません。
原因は黄色ブドウ球菌の感染によるものが多く、抗生物質を投与し治療します。
糖尿病性神経障害に伴う疣贅状皮膚炎
糖尿病性神経障害に伴う疣贅状皮膚炎とは、神経障害に慢性刺激が加わって生じる、角化性のいぼ状病変です。
足指の裏や、足の縁などの体重がかかりやすく刺激を受けやすい部位に生じ、治療は主に軟膏剤の塗布となります。
皮膚がんの一種である疣状がんと類似しており、診断には組織検査を要します。
糖尿病性水疱症
糖尿病性水疱症とは、糖尿病による血管障害の影響で、突然手や足の皮膚に水疱ができる病気です。
高血糖状態が続くと細菌や真菌に対する抵抗力が低下し、感染症を引き起こしやすいために発症します。
糖尿病性神経障害があると水疱の発見が遅れ、水ぶくれのようになる場合もあります。
痛みを伴わないため、発覚が遅れると糖尿病性壊疽に至ります。
皮膚が爛れたり、化膿したりするため、水疱は無理に潰してはいけません。
食事制限やインスリン治療にて血糖コントロールを良好に保ち、自然に小さくなって消えるのを待ちましょう。
足白癬・爪白癬
白癬(はくせん)とは、主に皮膚糸状菌という真菌の一種によって起こる皮膚表面の感染症です。
足白癬
足白癬とは白癬菌が足裏の皮膚に増殖して起こる感染症で、一般的に水虫とも呼ばれています。
感染経路は、マットやスリッパの共有使用です。
靴下や靴の中の湿度が高いと、悪化してしまいます。
足白癬は症状によって、以下のとおりに分類されます。
- 趾間型:指の間の皮膚が白くふやけてジクジクし、皮がむける
- 小水疱型:足底、土踏まず周辺や足の縁に小さな水疱が多発、それが破れて皮がむける
- 角質増殖型:足底全体に生じ、足の裏が硬く厚くなり、ひび割れを伴う
趾間型が最も多くみられ、角質増殖型は比較的まれなタイプです。
治療には、抗真菌薬が用いられます。
爪白癬
白癬菌が爪に感染すると、爪白癬と呼ばれます。
爪白癬の症状は、爪が白や黄色に濁り次第に厚くなっていきます。
爪白癬は爪の先端から始まり、徐々に根元のほうに進み、爪の下がボロボロになってくるのも特徴です。
進行すると、見た目の問題だけでは済まなくなります。
特に糖尿病患者の場合は重篤な蜂窩織炎に発展しやすいため、適切な治療が必要です。
近年は外用薬も開発されていますが、原則として抗真菌薬の内服が必要となります。
胼胝・鶏眼
胼胝、鶏眼は間欠的に圧迫や摩擦を受ける部位に生じる、限局性の角質増殖です。
通常は、踵骨や中足骨頭などの骨隆起部の皮膚に多くみられます。
胼胝は一般的にタコと呼ばれ、表層で皮膚のより広い範囲に及びますが、通常は無症状です。
鶏眼は一般的にウオノメと呼ばれ、より深在性、限局性でしばしば疼痛を伴います。
治療は用手的に病変を削り取り、角質溶解剤を併用する場合もあります。
まれに、手術が必要です。
糖尿病性足壊疽
足に生じる傷は、深達度によって以下のように分類されます。
- びらん:表皮までの欠損
- 潰瘍:真皮まで及ぶ組織の欠損
- 壊疽:皮下組織、筋肉などの組織が壊死に陥り、黒色や黄色に変化した状態
糖尿病性足壊疽とは、痛みを伴わず、浸出液が多く湿潤している病変をいいます。
悪臭を放ち、周囲組織に発赤や腫脹、熱感などの感染兆候を伴うのが特徴です。
足底部から発症しやすく、足の外傷や白癬などを基盤とした感染症から悪化します。
足壊疽は適切な治療がなされないと、感染が血液を介して全身に広がり、骨髄炎や敗血症による多臓器不全など致死率の高い疾患に至る病変です。
そのため、原因を特定したうえで、下肢切断を含めた患者にとって最適な治療方針を決定する必要があります。
治療方針の決定や原因特定のために実施される診察や検査は、以下のとおりです。
- 下肢動脈の血行障害の評価と重症度の評価
- 基礎疾患の有無:糖尿病、慢性腎不全、心疾患、脳梗塞、高血圧、脂質代謝異常など
- 生活習慣や日常生活動作の評価:喫煙、飲酒習慣、日常生活動作の自立度、家族構成など
- 感染症の有無:創部培養、血液培養、単純X線・MRIによる骨髄炎の有無など
- 疼痛の評価:安静時疼痛の程度、処置時疼痛の程度
- 退院後のサポートの評価:退院後の治療継続のためのサポート体制の有無
足壊疽に対する治療は、下肢動脈の血行障害の有無によって二分されます。
足壊疽の主要因が下肢動脈の血行障害の場合、下肢血行再建が必須です。
治療により下肢動脈の血行障害の問題が解決できると、適切な創傷処置により切断範囲を最小限に留めたり、下肢切断を回避できたりする可能性もあります。
適切な創処置の経過について、以下にまとめました。
| ①創底部の清浄化 | 血行再建により健常組織と壊死組織の境界が明瞭化するため壊死組織を切除する 壊死組織の除去には外科的に壊死部分を切除する方法と軟膏処置により緩徐に除去していく方法があり創部の状況などにより判断される |
|---|---|
| ②良性肉芽組織の増生 | 創底部の清浄化が進むと壊死組織が良性肉芽に置き換わっていく 一般的に肉芽の増生を促すために局所陰圧閉鎖療法が取り入れられる |
| ③上皮化 | 肉芽組織の表面が上皮で覆われるのを上皮化と呼ぶ 創表面全体が上皮化した時点で創は治癒に至る |
局所陰圧閉鎖療法の具体的な方法は、以下のとおりです。
- 壊死により組織欠損に至った部分に治療用のスポンジを充填し表面をフィルム被覆剤により密閉
- 一部に吸引用のコネクターを貼付して持続的に50〜125㎜Hgの吸引圧でスポンジと創表面に陰圧をかけ肉芽組織増生を促す
陰圧による治療効果は、感染性の老廃物や余分な浸出液の除去と浮腫の軽減、創部血流の改善です。
肉芽組織の増生を促すため、薬物療法を併用する場合もあります。
組織欠損部分が良性肉芽組織で覆われても、上皮の欠損が広範囲の場合は、健常皮膚から皮膚移植をします。
血行再建を実施し、血流が改善しても治癒が難しい場合には、下肢切断の検討もせざるを得ないでしょう。



・食後や空腹時の血糖値を抑制する
・インスリンの効き目を高め分泌を促す
など、糖尿病予防におけるポリフェノールの研究が進んでいます。
ぜひ、こちらの記事も確認してみてください。
薬科大学・国立大学が注目するポリフェノール研究
フットケアケアの意義


前述したとおり、糖尿病が進行すると足にさまざまな皮膚トラブルが生じます。
皮膚トラブルの放置は症状の悪化を招き、疼痛による歩行困難や転倒リスクを高めます。
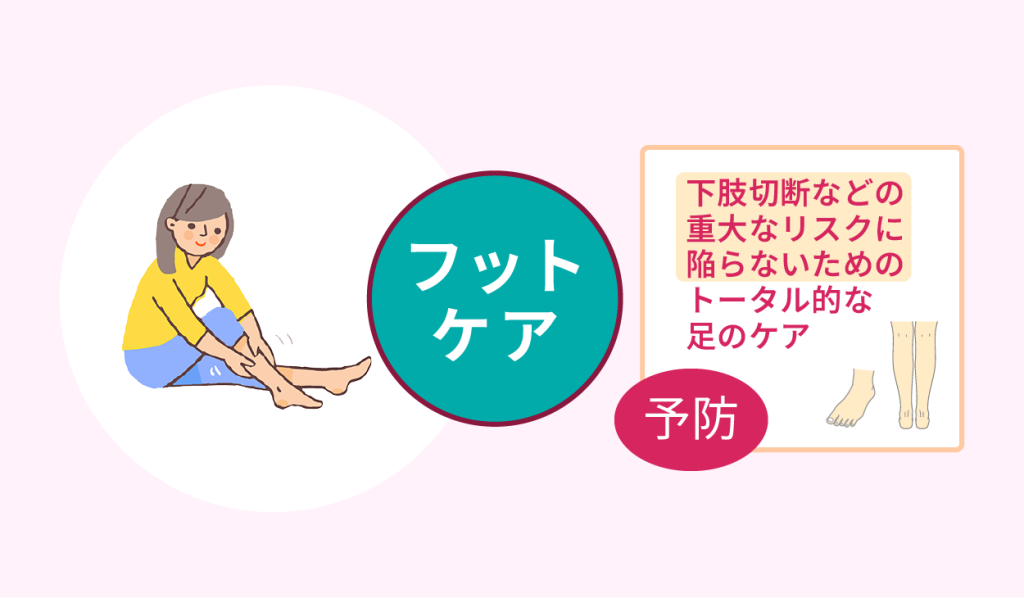

さらに重症化した場合は、下肢切断を決断しなくてはなりません。
傷や足の変化を見逃さず、足壊疽に至る前に、早期から適切な治療を受けなくてはいけません。
こうした自身の足に対するケアを、フットケアといいます。
フットケアは皮膚トラブルを防ぎ、自分の足を守るためにとても重要です。
そして健康寿命を延ばし、介護予防にもつながり、患者自身や家族の負担を大きく軽減します。
フットケアの方法


自宅でもできる、フットケアの方法を紹介します。
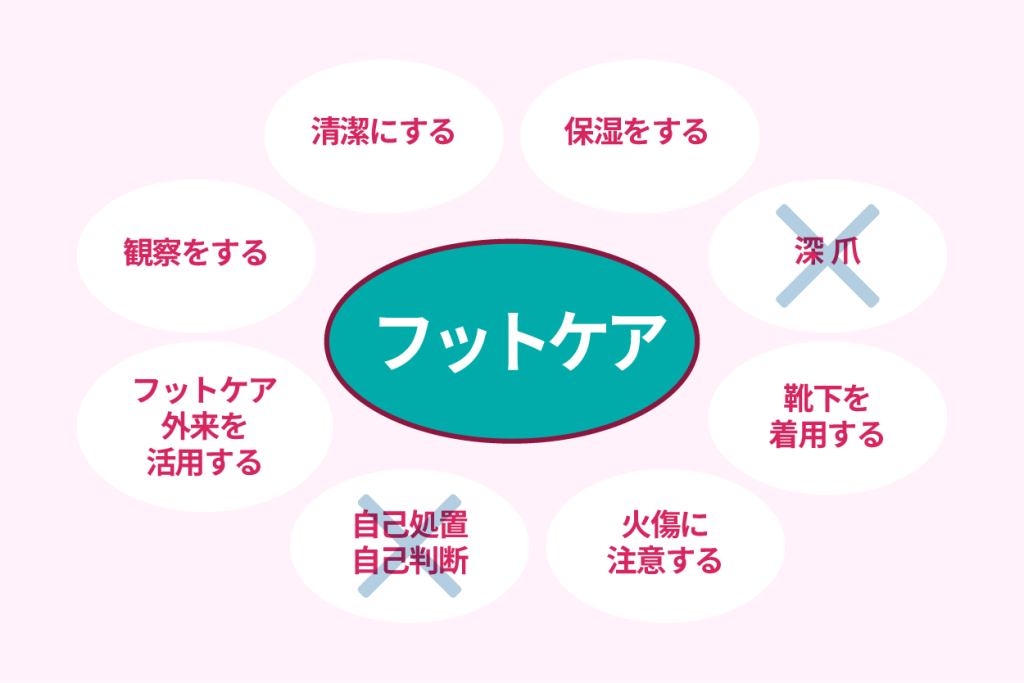

毎日足の観察をする
足に何らかの異常がないか、毎日観察しましょう。
足の指の間や爪、かかとなどもしっかりと確認します。
観察時のチェックポイントを、以下にまとめました。
- 傷やあざはないか
- タコやウオノメはできていないか
- 水虫などがないか
- 巻き爪や変形、変色などしていないか
- 肌が乾燥していないか
- 冷えやむくみがないか
- 痛みやしびれはないか
- 痒みはないか
- 感覚のない部分はないか
何かしらの異変が見つかった場合は、かかりつけの医師や看護師に相談してください。
足を清潔に保つ
足の皮膚トラブルは、病原体の感染によるものが圧倒的に多いです。
足を清潔にしていないと、病原体に感染しやすくトラブルも生じやすいため、足の清潔の維持を意識してください。
足を洗う際はゴシゴシこするのではなく、ボディソープや石けんなどの洗浄料をしっかりと泡立てて、優しくていねいに洗いましょう。
汚れや病原体の洗い残しがないよう、指の間もしっかりと洗うのがポイントです。
足を保湿する
足の乾燥は、ひび割れの要因となるため、保湿ケアをして乾燥を防ぎます。
ひび割れが生じると、痛みから歩行に支障が出たり、ひび割れ部分から細菌感染したりします。
足を洗った後は、清潔なタオルで水分をしっかりと拭き取り、保湿剤を塗って保湿してください。
特にかかとは乾燥し、ひび割れしやすい部位です。
重ね塗りするなどして、ていねいに保湿してください。
深爪にしない
爪を切りすぎて深爪になると、爪の周りの皮膚が盛り上がり、爪が皮膚に食い込んで、巻き爪を悪化させます。
足の爪の形は、丸ではなく四角をイメージし、爪の角は深く切り落とさないようにしてください。
巻き爪になっている場合は、長めにまっすぐに切りましょう。
爪が肥厚して切りにくい場合は、お風呂上りの爪が柔らかいうちに行うのがおすすめです。
自分の足に合った靴をはく
足に合わない靴は歩きにくいだけでなく、外反母趾やタコができる原因にもなります。
靴選びのポイントを、以下にまとめました。
- かかとの部分は適度に硬さがあり、なるべく隙間がなくフィットし、抜けにくい物
- 自分の足幅の一番広いところと靴の一番広いところが一致している物
- 自分の足の長さよりも5~10mmの余裕を持たせる
- 靴の大きさはメーカーによって異なるため、必ず試し履きをする
- フィッティングは足が浮腫んでいる夕方以降に行う
- 運動や散歩をする時は、足首が固定されるような、紐やマジックテープが付いた運動靴を選択する
体を支えている足をサポートする靴は、目的や自分の足の形に合った物を正しく選択し、足のトラブルを予防しましょう。
素足を避け、靴下を履く
靴下を履くと水虫が予防でき、足の保護にもつながります。
綿素材の靴下は、吸収性が高くおすすめです。
水虫予防のためには、5本指の靴下が推奨されています。
靴下の重ね履きやサイズのきつい物は、血行を妨げてしまうため避けてください。
やけどに注意
糖尿病患者で神経障害があると、皮膚の温度に対する感覚も鈍ります。
低温やけどを起こしやすいため、湯たんぽや電気毛布などの暖房器具の使用時は、以下の点に注意してください。
- 寝る時はスイッチを切る
- 設定温度を最低にする
- 厚手のバスタオルで包む
- カイロは直接体に貼らない
- ストーブやヒーターに足を近づけすぎない
とくに、低温やけどは自分で熱傷深度を判断できません。
症状が進行すると、大掛かりな手術が必要になる場合もあるため、放置せずに受診しましょう。
自己処置、自己判断はしない
タコやウオノメを自分で削ったり、自己判断で市販薬を使用したりするのは、創の悪化につながるため避けてください。
創部の変化がより分かりやすいように、毎日写真を撮るのも良いでしょう。
傷の周囲が赤く腫れていたり、熱かったりする場合は感染している可能性が高いため、速やかに医療機関を受診します。
フットケア外来
近年、足潰瘍や足壊疽などの糖尿病足病変の予防を目的として、糖尿病患者を対象としたフットケア外来を開設している医療機関が増えつつあります。
皮膚トラブルを予防し自分の足を守っていけるよう、看護師がそれぞれの患者に適した日々のお手入れ方法を一緒に考え、指導やケアを行う外来です。
具体的なケア内容は、医師の指示の下で足の痛みや知覚などの検査をし、足の状態に合わせた爪切り、タコやウオノメの処置を行います。
フットケア外来では、一定の条件を満たした看護師が専門知識と技術を身に付け資格を取得し、フットケア指導士として従事している施設も多くあります。
糖尿病治療と併行してフットケアを行い皮膚トラブルを予防しよう


お伝えしてきたとおり、足の皮膚トラブルは、糖尿病の代表的な合併症です。
小さな傷から潰瘍や壊疽に進行し、重症化すると下肢切断に至る可能性もあります。
そして何より、糖尿病が進行しないよう生活習慣を正し、血糖値を良好に保つ必要があります。
患者本人はもちろん、家族や主治医を中心とした医療従事者のサポートも得ながら一緒に取り組み、皮膚トラブルを防いでいきましょう。


PickUp この記事に注目が集まっています











